








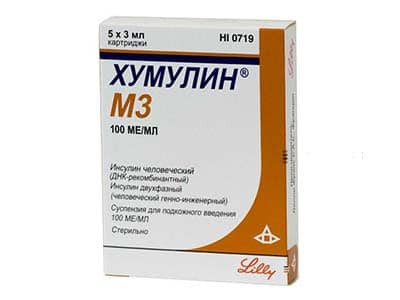
Humulin M3 100ui/ml cartus susp.inj. 3ml
Lilly Pharma
Descriere
HUMULIN® M3
INDICAŢII TERAPEUTICE
Tratamentul pacienţilor cu diabet zaharat, care necesită insulină pentru menţinerea homeostaziei glucozei.
DOZE ŞI MOD DE ADMINISTRARE
Dozajul este individual, fiind stabilit de către medic, în funcţie de necesităţile pacientului.
Humulin® M3 trebuie injectat subcutanat, dar poate fi administrat, chiar dacă nu este recomandat uzual şi intramuscular.
Această formă de prezentare nu trebuie administrată intravenos.
Humulin® M3 este un amestec gata preparat de insulină regular şi izofan conceput să evite necesitatea ca pacientul să amestece preparatele de insulină. Regimul de tratament trebuie să se bazeze pe cerinţele metabolice individuale.
Instrucţiuni de utilizare şi manipulare
Un cartuş a 3 ml suspensie injectabilă este destinat folosirii împreună cu un stilou injector (pen) marcat CE, conform recomandărilor fabricantului pen‐ului.
a) Prepararea unei doze
Cartuşele care conţin Humulin® M3 trebuie rotite între palme de zece ori şi răsturnate cu 180º de zece ori, imediat înainte de utilizare, pentru refacerea suspensiei, până când aceasta devine uniform lăptoasă. Dacă acest lucru nu se întâmplă, se repetă procedura de mai sus, până când conţinutul se amestecă. Cartuşele conţin o mică perlă de sticlă, care ajută amestecarea. A nu se agita puternic, deoarece acest lucru poate să producă spumare, care poate să interfereze cu
măsurarea corectă a dozei.
Cartuşele trebuie examinate frecvent şi nu trebuie folosite dacă sunt prezente flocoane sau dacă particule solide, albe, aderă de fundul sau peretele cartuşului, conferindu‐i un aspect de
„flori de gheaţă”.
Cartuşele nu au fost prevăzute să permită amestecarea în cartuş a nici unei alte forme de insulină.
Cartuşele nu au fost prevăzute pentru a fi reumplute.
Pentru montarea cartuşului, ataşarea acului şi administrarea de insulină se vor respecta instrucţiunile fabricantului fiecărui pen.
b) Injectarea unei doze
A se administra doza corectă de insulină, conform indicaţiilor medicului sau asistentei medicale.
Preparatele de insulină se administrează, de obicei, subcutanat, la nivelul peretelui abdominal.
Se pot administra, de asemenea, la nivelul coapsei, regiunii fesiere sau deltoidiene.
Locurile de injectare trebuie schimbate prin rotaţie, în cadrul aceleiaşi regiuni anatomice; astfel încât acelaşi loc să nu fie folosit mai frecvent decât aproximativ o dată pe lună.
La administrarea injectabilă a oricărui preparat insulinic trebuie avut grijă să nu se puncţioneze un vas de sânge. După orice administrare de insulină, locul la nivelul căruia s‐a efectuat injectarea nu trebuie masat. Pacienţii trebuie instruiţi să folosească tehnicile corecte de injectare.
REACŢII ADVERSE
Cea mai frecventă reacţie adversă a terapiei cu insulină este hipoglicemia. Hipoglicemia severă poate determina pierderea stării de conştienţă şi, în cazuri extreme, chiar deces. Nu sunt prezentate frecvenţe specifice pentru hipoglicemie, deoarece hipoglicemia este rezultatul atât al dozei de insulină administrate cât şi al altor factori, de exemplu dieta urmată sau exerciţiile fizice efectuate de către pacient.
Reacţiile de hipersensibilitate locală sunt frecvente (≥1/100 şi <1/10). Pot să apară eritem, inflamaţie şi prurit la nivelul locului de administrare. Aceste condiţii sunt, de obicei, tranzitorii şi dispar în câteva zile până la câteva săptămâni. În unele cazuri aceste reacţii locale pot avea legătură cu alţi factori decât insulina, cum sunt substanţele iritante din soluţia folosită pentru dezinfectarea locului de administrare sau o tehnică de injectare greşită.
Reacţia de hipersensibilitate sistemică, foarte rară (<1/10000), dar potenţial mai gravă, este o reacţie alergică generalizată la insulină. Aceasta poate produce erupţii cutanate tranzitorii generalizate, dispnee, wheezing, scăderea tensiunii arteriale, puls accelerat sau transpiraţii.
Cazurile severe de hipersensibilitate generalizată pot pune viaţa în pericol.
În cazurile rare de hipersensibilitate severă la Humulin® M3 este necesară instituirea imediată a tratamentului adecvat. Poate fi necesară înlocuirea tratamentului cu insulină sau instituirea unui tratament de desensibilizare.
Lipodistrofia care poate să apară la nivelul locului de administrare este mai puţin frecventă (≥1/1000 şi <1/100).
CONTRAINDICAŢII
Hipoglicemie.
Hipersensibilitate la insulină umană sau la oricare dintre excipienţi, cu excepţia situaţiilor în care insulina este utilizată ca parte a unui program de desensibilizare.
Este contraindicată administrarea intravenoasă de Humulin® M3.
SUPRADOZAJ
Nu se poate defini precis supradozajul cu insulină, deoarece glicemia este rezultatul unor interacţiuni complexe între concentraţia plasmatică a insulinei, disponibilitatea glucozei şi alte
procese metabolice.
Hipoglicemia poate să apară ca rezultat al unui exces de insulină, în relaţie cu aportul de alimente şi consumul de energie.
Hipoglicemia poate fi asociată cu letargie, confuzie, palpitaţii, cefalee, transpiraţii şi vărsături.
Episoadele hipoglicemice uşoare răspund la administrarea orală de glucoză sau produse ce conţin zahăr.
Episoadele hipoglicemice severe pot fi tratate prin administrarea intramusculară sau subcutanată de glucagon, urmată de administrarea orală de carbohidraţi, după ce pacientul îşi revine suficient. Dacă pacientul nu răspunde la glucagon, trebuie să se administrează intravenos soluţie de glucoză.
Dacă pacientul este comatos, glucagonul va fi administrat intramuscular sau subcutanat. Totuşi, dacă glucagonul nu este disponibil sau dacă pacientul nu răspunde la administrarea de glucagon, se va administra intravenos soluţie de glucoză. Pacientului i se va administra o masă imediat ce îşi recapătă starea de conştienţă.
Poate fi necesară administrarea orală susţinută de carbohidraţi şi menţinerea pacientului sub observaţie deoarece, după o aparentă recuperare clinică, se poate reinstala hipoglicemia.
ATENŢIONĂRI ŞI PRECAUŢII SPECIALE DE UTILIZARE
Înlocuirea altui medicament sau a altui tip de insulină cu Humulin® M3 trebuie făcută numai sub supraveghere medicală strictă. Schimbările survenite în concentraţie, marcă (producător), tip (solubilă, izofan, mixtă etc.), specie (animală, umană, analog de insulină umană) şi/sau metodă de fabricaţie (tehnologie ADN recombinant versus insulină animală) pot necesita modificări ale dozei.
Pacienţii la care tratamentul anterior cu insulină animală este înlocuit cu insulină umană pot necesita ajustarea dozei faţă de cea a insulinei uzuale. Dacă este necesară modificarea dozei, aceasta se poate face de la prima doză sau în timpul primelor săptămâni sau luni de tratament.
Câţiva pacienţi care au prezentat reacţii hipoglicemice, după ce au fost transferaţi de la tratamentul cu insulină animală la cel cu insulină umană, au raportat că simptomele precoce de avertizare au fost mai puţin evidente sau au fost diferite faţă de cele din timpul tratamentului cu insulină animală. Pacienţii la care controlul glicemiei este esenţial îmbunătăţit, de exemplu prin tratament intensiv cu insulină, pot prezenta o scădere sau o lipsă de percepţie a
simptomelor de avertizare obişnuite şi trebuie sfătuiţi în acest sens.
Alte condiţii, care pot face ca simptomele precoce de avertizare în caz de hipoglicemie să se modifice sau să devină mai puţin pronunţate, includ: durata lungă a diabetului zaharat, neuropatia diabetică sau administrarea de medicamente cum sunt beta‐blocantele. Reacţiile hipoglicemice sau hiperglicemice necorectate pot să determine pierderea conştienţei, comă sau deces.
Folosirea unor doze inadecvate sau întreruperea tratamentului, în special în diabetul zaharat insulinodependent, pot determina hiperglicemie şi cetoacidoză, condiţii cu potenţial letal.
Tratamentul cu insulină umană poate să determine formarea de anticorpi, dar titrul anticorpilor este mai mic comparativ cu titrul anticorpilor în cazul administrării de insulină animală purificată.
Necesarul de insulină poate să se modifice semnificativ în afecţiunile suprarenaliene, hipofizare sau tiroidiene şi în prezenţa insuficienţei renale sau hepatice.
Necesarul de insulină poate fi crescut în cursul bolilor intercurente sau al tulburărilor emoţionale.
Ajustarea dozelor de insulină poate fi necesară şi dacă pacienţii îşi modifică nivelul activităţii fizice sau îşi modifică dieta.
Administrarea în sarcină şi perioada de alăptare
Este esenţială menţinerea unui bun control al pacientei tratate cu insulină (diabet insulino‐ dependent sau diabet gestaţional), pe toată perioada sarcinii. Necesarul de insulină scade, de obicei, în timpul primului trimestru de sarcină şi creşte în timpul celui de al doilea şi al treilea trimestru de sarcină. Pacientele diagnosticate cu diabet trebuie sfătuite să informeze medicul dacă sunt gravide sau intenţionează să rămână gravide.
În cazul gravidelor cu diabet este esenţială monitorizarea atentă a controlului glicemiei, precum şi al stării generale de sănătate.
Pacientele diagnosticate cu diabet care alăptează pot necesita ajustări ale dozelor de insulină şi/sau ale dietei.
Influenţa asupra capacităţii de a conduce vehicule sau de a folosi utilaje
Capacitatea pacientului de a se concentra şi a reacţiona poate fi afectată ca urmare a hipoglicemiei.
Aceasta poate constitui un risc în situaţiile în care aceste capacităţi sunt de importanţă specială (de exemplu, conducerea vehiculelor sau folosirea unui utilaj).
Pacienţii trebuie sfătuiţi să ia măsuri de precauţie pentru a evita hipoglicemia în timpul conducerii vehiculelor, mai ales cei la care simptomele de avertizare în caz de hipoglicemie sunt absente sau sunt de intensitate mică, precum şi cei care au episoade de hipoglicemie frecvente.
În aceste circumstanţe, recomandarea privind conducerea vehiculelor sau folosirea utilajelor ar trebui reconsiderată.
INTERACŢIUNI CU ALTE MEDICAMENTE, ALTE TIPURI DE INTERACŢIUNI
Este cunoscut faptul că unele medicamente interacţionează cu metabolismul glucozei. Medicul trebuie să aibă în vedere interacţiunile posibile şi să întrebe pacienţii despre celelalte medicamente cu care sunt trataţi, suplimentar faţă de insulina umană.
Necesarul de insulină poate fi crescut de substanţele cu acţiune de creştere a glicemiei, cum sunt glucocorticoizi, hormoni tiroidieni, hormon de creştere, danazol, beta 2‐simpatomimetice (cum sunt ritodrină, salbutamol, terbutalină), tiazide.
Necesarul de insulină poate să scadă dacă se administrează concomitent substanţe cu acţiune de scădere a glicemiei, cum sunt antidiabetice orale, salicilaţi (de exemplu, acidul acetilsalicilic), anumite antidepresive (inhibitori de monoaminooxidază), anumiţi inhibitori ai enzimei de conversie a angiotensinei (captopril, enalapril), medicamente beta‐blocante neselective şi alcool etilic.
Analogii somatostatinei (octreotid, lanreotid) pot fie să scadă, fie să crească, necesarul de insulină.
Incompatibilităţi
Humulin® M3 nu trebuie amestecat cu insuline ale altor producători sau cu insuline de origine
animală.
PREZENTARE, AMBALAJ
Suspensie injectabilă 100 UI/ml, câte 3 ml în cartuşe din sticlă tip I, cu dop‐piston din cauciuc la un capăt şi disc din cauciuc prevăzut cu capsă din aluminiu la celălalt capăt. Câte 5 cartuşe cu instrucţiunea pentru administrare în cutie din carton.
PĂSTRARE
A se păstra la frigider (2‐8C).
A nu se congela.
A nu se expune la căldură excesivă sau la lumina directă a soarelui.
A se păstra cartuşele în cutie.
Cartuşul introdus într‐un stilou injector (pen), aflat în utilizare, trebuie păstrat la temperaturi
sub 30 °C.
A nu se lăsa la îndemâna şi vederea copiilor.
Termen de valabilitate
2 ani.
După introducerea cartuşului într‐un stilou injector (pen), suspensia trebuie folosită timp de până la 28 zile, atunci când este păstrată la temperaturi sub 30 °C.
A nu se utiliza după data de expirare indicată pe ambalaj.
STATUTUL LEGAL
Cu prescripţie medicală.
DATA ULTIMEI REVIZUIRI A TEXTULUI
Decembrie 2012.
NUMELE ŞI ADRESA PRODUCĂTORULUI
Lilly France S.A.S., Franţa
Rue du Colonel Lilly, 67640 Fegersheim
La apariţia oricărei reacţii adverse informaţi secţia de farmacovigilenţă
a Agenţiei Medicamentului şi Dispozitivelor Medicale (tel.: 0 22 88 43 38)